这两年,癌症的发病人数不断增加,据国家癌症中心发布的数据显示,全国每天约1万人确诊癌症,而肺癌是我国头号大癌,无论是发病率还是死亡率,均稳居榜首。 在这样的大背景下,越来越多的国人开始重视自己的健康,每年定期去参加体检,而低剂量螺旋CT则成为了重点检查项目。这本是好事,但也因此出现了新的的问题:许多人通过体检查出了自己的肺部有了小结节,担心自己得了肺癌,整日愁眉苦脸,寝食难安,怕的不行不行,纷纷想赶紧切了了事。 医生也很难办,切吧,万一是良性,患者白挨一刀不太合适。不切吧,万一是恶性,误诊了这锅背不起。 “三个月来做一次CT,密切随访。”许多医生会给出这样的建议。 有的患者会因此抱怨医生医术不佳,不能确诊。但其实这也不能怪医生,因为肺部的小结节确实很难办,原因主要有三点。 第一, 判断恶性还是良性的金标准,始终还得是穿刺活检。虽然不少患者希望通过穿刺确认结节良性恶性,但医生需要考虑肺癌的概率是否足够高,年龄、身体适不适合,以及结节位置和大小是否适合穿刺,综合考虑才可以实施。 第二, 辅助判断病理的虽然还有肿瘤标志物和CT影像检查,但肿瘤标志物有时不太靠谱,而CT的精准度往往也需要依赖设备好坏、影像诊断团队水平。有时还会出现不同医院CT结果差别迥异的情况。 第三, 肺部小结节的影像结果也很难判定良性和恶性,需要医生具备丰富的临床经验。但即使是这样,在实操中误诊的情况也会发生。比如有的结节个头很小,但切了之后发现是腺癌,有的个头都超过几厘米了,但还是良性。所以现实中经常会出现不同的医生,对小结节的结论迥异的尴尬场面。 很多不是肺癌的疾病也会产生结节,比如炎症、结核、增生、肺细胞瘤等等,都属于良性结节,不需要干预也没有关系。总而言之,体检时查出的肺小结节,绝大多数都是良性病变。 种种原因叠加在一起,结果就是医生愈发谨慎,而患者心理压力也始终难以减轻。切,还是不切,这是个大问题。 虽然肺小结节≠肺癌,不用动不动就对它们喊打喊杀,但完全不当回事也不对。有时良性结节也有可能变成恶性。 *盛诺小贴士:什么样的结节可能是恶性的?有哪些方面可以帮助参考判断? 分类 肺结节中,一般有三类。 第一种是纯磨玻璃结节,这种结节看起来像淡淡一层薄雾。这种结节分两类,看具体是弥漫性生长还是局灶性生长。一般来说,弥漫性生长的多为良性,局灶性生长的多为恶性。 第二种是混合磨玻璃结节,像个荷包蛋,周围淡,中间实心。这种恶性程度最严重,“蛋黄”成分越多,侵袭性越大,也越可能是恶性。 第三种是实性结节,就像把蛋白吃完了的煎鸡蛋,只剩一个蛋黄。这种结节一般良性概率高,很可能是钙化形成。 边缘 在CT报告单上,大家一般会看到边缘光滑、毛刺、分叶、胸膜凹陷、空泡、血管集束等特征描述。其中边缘光滑的描述,往往表示结节很可能是良性,毛刺的话是越少越不容易是恶性,分叶征、胸膜凹陷、空泡以及血管束这几项往往预示着恶性结果。 大小 据天津医科大学肿瘤医院肺部肿瘤科副主任医师张雷介绍,孤立性的结节个头越大,越可能是恶性。 如果直径小于5mm,一般就不太可能是肺癌。每年随访检查一次即可。如果大于5mm,那么可以3个月复查一次,看看大小变化。如果随访过程中,长时间没有变化,那基本就没事(需医生判定)。但如果随访过程发现结节个头增大,由虚变实,还有小血管生成,就必须要尽快开始干预治疗。对大于10mm的结节,不要有侥幸心理,务必需要尽快就诊,看看是否是恶性肿瘤。 生长速度 基于癌细胞无限增殖的特点,当影像检查不能确定结节性质时,可以通过随访定期关注结节的大小变化、密度变化以及内部成分变化。一般来说,医生会以结节体积的倍增时间来计算判定结节性质。 此外值得注意的一点,是有的恶性结节会在随访复查过程中突然变小。但再过一段时间又变大了。这就要求随访不能因为影像显示结节缩小了就暗自判断没事了,停止复查导致疏漏了病变。 除了上述内容,帮助医生判断结节恶性和良性的因素还有如空洞、支气管空气征等诸多因素,这里就不一一细说了。 总之,查出肺结节既不要过度紧张,谈结节色变,也不要掉以轻心,该切的及时切,不该切的不要乱切。即使是微创手术也依然是手术,从来没有100%可以成功的手术,而且很多时候手术的结果是不可逆的。


曾任美国临床肿瘤学会(ASCO)临床实践指南委员会主席
约翰霍普金斯医学院,医学博士
Lifespan癌症研究所胸部肿瘤科主任
曾在纽约纪念斯隆凯特琳癌症中心任职10年
曾在波士顿的麻省总医院癌症中心任职6年

 400-107-6696
400-107-6696



 海堰
海堰
 31920
31920
 0
0

 18426
18426

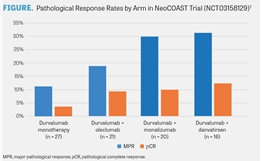
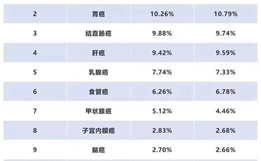
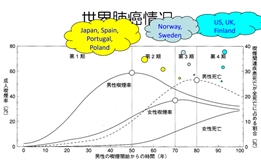





 京公网安备 11010502037180号
京公网安备 11010502037180号
 400-107-6696
400-107-6696


